Jeszcze kilkanaście lat temu badanie USG oka i oczodołu było zarezerwowane głównie dla lekarzy specjalistów od USG. Obecnie stało się jednak niezbędną techniką diagnostyczną dla każdego lekarza-okulisty, warto więc, by każdy został w niej przeszkolony i wykorzystywał na co dzień jej potencjał. Najważniejszą rzeczą jest pozbycie się obaw przed podjęciem próby zbadania pacjenta.
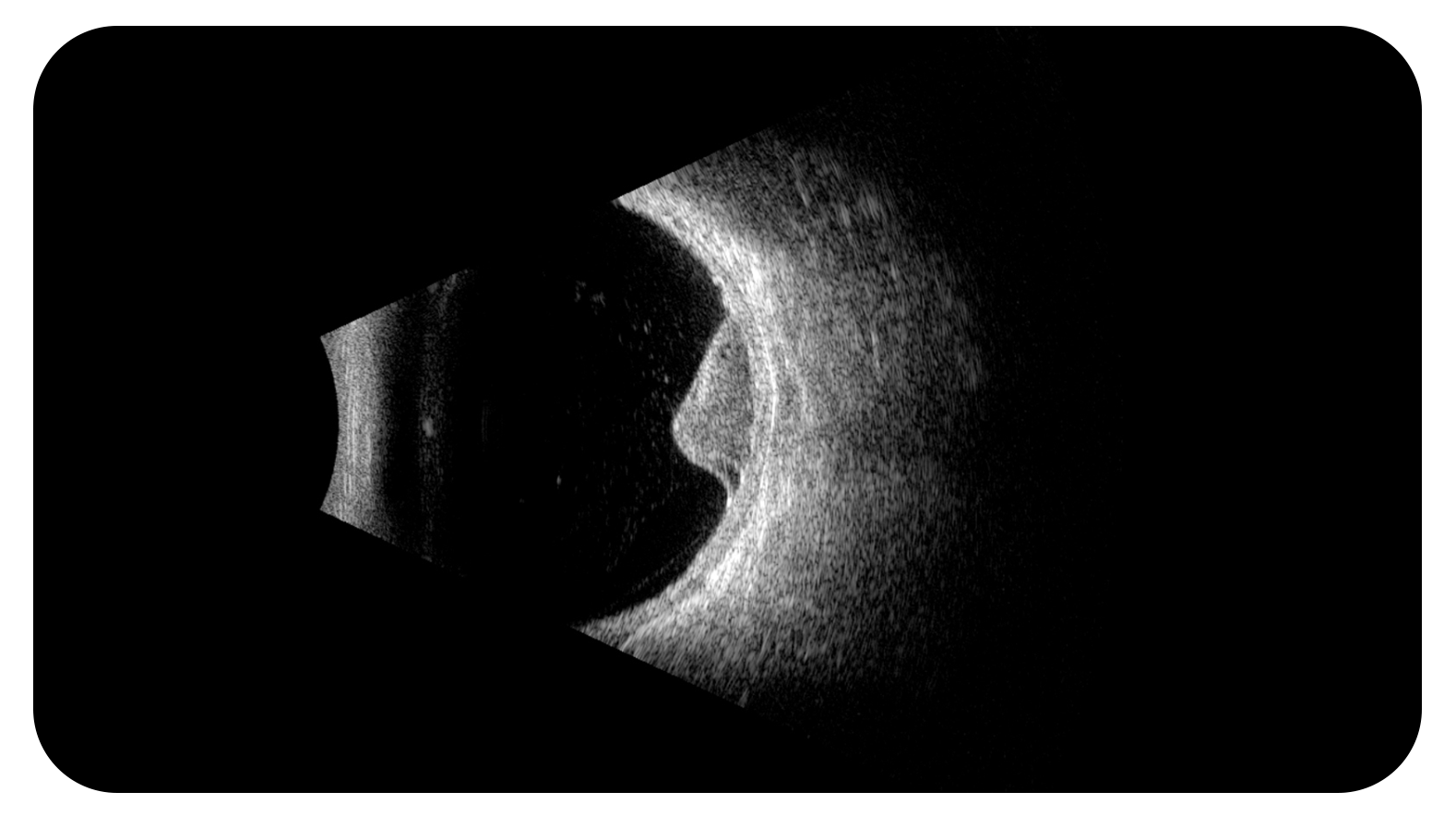
W tym krótkim wpisie chciałbym podzielić się z Tobą kilkoma wskazówkami, które pozwolą Ci poradzić sobie z tym badaniem i uzyskać jak najlepsze wyniki. Po pierwsze, powinieneś wyposażyć się odpowiedni aparat ultrasonograficzny - ja używam ABSolu® z sondami 15 MHz i 5-pierścieniową 20 MHz oraz Compact Touch® z sondą 15 MHz. Różnica między sondami polega na tym, że sondą 15 MHz można wykonać wstępny "skan" z obrazami skupionymi na biegunie tylnym, natomiast sondą 20 MHz uzyskuje się obrazy wieloogniskowe - od ciała szklistego do oczodołu.
Pierwszym zadaniem na początku badania jest określenie, czy to, co widzimy, jest "normalne" czy "patologiczne". Chociaż wydaje się to niewiarygodne, sam fakt, że jesteśmy w stanie określić, że to, co obserwujemy, odpowiada jednej z tych dwóch kategorii, stanowi 50% zadania początkującego badacza. Po tym, jak uda się to zrobić, należy przejść do kolejnego etapu: opisania tego, co uznaliśmy za patologiczne. Nawet w tym momencie nie trzeba być ekspertem, ponieważ opisując szczegółowo to, co obserwujemy - cechy ultrasonograficzne: kształt, rozmiar, refleksyjność, obecność unaczynienia, ruchliwość, wytępownie zjawiska “ruch po ruchu” itp. możemy określić naturę zmiany. Wraz z upływem czasu, liczbą wykonanych badań oraz zdobytą wiedzą na pewno staniecie się ekspertami.
Wskazówki i porady dotyczące przeprowadzania badania
Aby prawidłowo przeprowadzić badanie, warto przestrzegać następujących zaleceń:
Należy umieścić pacjenta w wygodnej, swobodnej pozycji, najlepiej półsiedzącej, z głową przed nami i przed ekranem ultrasonografu. W ten sposób możemy obserwować pozycję głowy, kierunek spojrzenia i skorelować to z naszym badaniem. Warto mieć na uwadze, że badanie USG jest badaniem dynamicznym - zarówno nasza ręka trzymająca sondę, jak i jak i oko pacjenta muszą mieć możliwość ruchu. W ten sposób wykonamy odpowiednie badanie zarówno tylnego bieguna, a także obszarów na peryferiach siatkówki. Częstym błędem jest umieszczanie sondy tylko w kierunku tylnego bieguna, bez balansowania nią lub nie proszenie pacjenta o poruszanie oczami w konkretnych kierunkach w trakcie badania.
- Sondy mają znacznik (zwykle białą linię), który wskazuje kierunek wiązki ultradźwiękowej i odpowiada górnej części obrazu uzykiwanego na ekranie . Mówiąc prościej, znacznik mówi nam, co jest na górze skanu na ekranie. Sonda 20 MHz z 5 pierścieniami, ma wbudowany czujnik ruchu, który po skalibrowaniu go na godzinie 12, odzwierciedla na ekranie kierunek wiązki podczas badania. Konwencjonalnie sonda powinna być zawsze skierowana znacznikiem w górę lub w kierunku nosa pacjenta.
- Każde badanie rozpoczyna się od obwodowego, poprzecznego ruchu sondą (omiatania zorientowanego według linii, projekcja T) z 8 pozycjami: górną, górno-nosową, nosową, dolno-nosową, dolną, dolno-skroniową, skroniową i wreszcie skroniową górną. Podczas badania każdej z tych pozycji musimy obrócić nadgarstek tak, aby sonda wskazywała na najbardziej przedni obszar, następnie na środkowy obszar i wreszcie na tylny obszar gałki ocznej każdej badanej strefy.
- Jeśli znajdziemy jakąkolwiek nieprawidłowość, musimy uzupełnić badanie o dane z projekcji L, obracając sondę o 90 stopni od pozycji poprzecznej, ponieważ w ten sposób mamy dokładny ogląd "badanej godziny", wyraźnie rozróżniając, co jest bardziej z przodu, a co z tyłu w obrazie ultrasonograficznym. Po określeniu umiejscowienia zmiany w gałce ocznej, musimy przystąpić do "wyśrodkowania" obrazu, czyli uzyskania skanu, w której badana zmiana znajduje się w środku ekranu. Dzięki temu uzyskamy maksymalne echo, możemy wtedy dokonać obserwacji struktury wewnętrznej zmiany, współczynnika odbicia, obecności unaczynienia, wykonać pomiary itp. Nie możemy zapominać o manipulacji pokrętłem wzmocnienia (gain) podczas badania, w celu lepszej identyfikacji granic zmiany, wyeliminowania niepożądanych odbić oraz precyzyjnego okreslenia charakterystyki ultrasonograficznej zmiany.
- Ważne jest, aby zwrócić uwagę na wszystkie struktury oka i oczodołu. Aby opisać je w odpowiedniej kolejności, najlepiej jest sporządzić protokół sprawozdawczy. Opis zacząć od ciała szklistego - podając informacje nt. jego ruchomości, przejrzystości, obecności zrostów, mętów, trakcji i przedarć lub odwarstwienia ciała szklistego oraz innych patologii. Następnie należy opisać siatkówkę w tylnym biegunie i na obwodzie - jej integralność, obecność odwarstwień, a także innych zmian, które zaobserwowaliśmy. Po wykonaniu tych czynności należy opisać naczyniówkę i twardówkę, zwłaszcza ich grubość w tylnym biegunie i na obwodzie, obecność zmian, a następnie ocenić obecność zmian w oczodole.
Postępując zgodnie z tymi prostymi zaleceniami, na pewno poczujecie się pewniej w badaniu USG w trybie B. Poprzez przeprowadzanie badań, popełnianie błędów i czerpanie z nich nauki, zdobywacie coraz większą wiedzę, która krok po kroku prowadzi was na ścieżce do zostania ekspertami. Pomimo tego, zawsze warto mieć swojego mentora, do którego będziecie mogli zwrócić się o pomoc i od którego będziecie czerpać wiedzę i inspiracje.
Podchodź do USG w trybie B bez strachu i z dużym entuzjazmem!